A capacidade reprodutiva do homem está diretamente associada à qualidade do sêmen. Muitas pessoas pensam que apenas a produção dos gametas em grande quantidade é relevante, mas outros aspectos também são, como a motilidade e a morfologia do espermatozoide. Alterações nessas características podem causar infertilidade masculina.
Para iniciar este artigo, vale lembrar que existem diferenças entre sêmen e espermatozoide:
- o sêmen é o líquido branco e viscoso que o homem libera durante a ejaculação. Ele é composto por espermatozoides e, em sua maior parte, por fluídos secretados pela próstata e pelas vesículas seminais, que têm a função de nutrir e proteger os gametas;
- os espermatozoides são os gametas masculinos, as células responsáveis por fertilizar o óvulo e garantir a formação do embrião. Em apenas 1 ml de sêmen dentro dos parâmetros da normalidade existem mais de 15 milhões de espermatozoides.
Agora, prossiga com sua leitura e entenda o que é morfologia do espermatozoide, como ela é avaliada e qual é sua importância nos tratamentos de reprodução assistida!
O que é morfologia do espermatozoide?
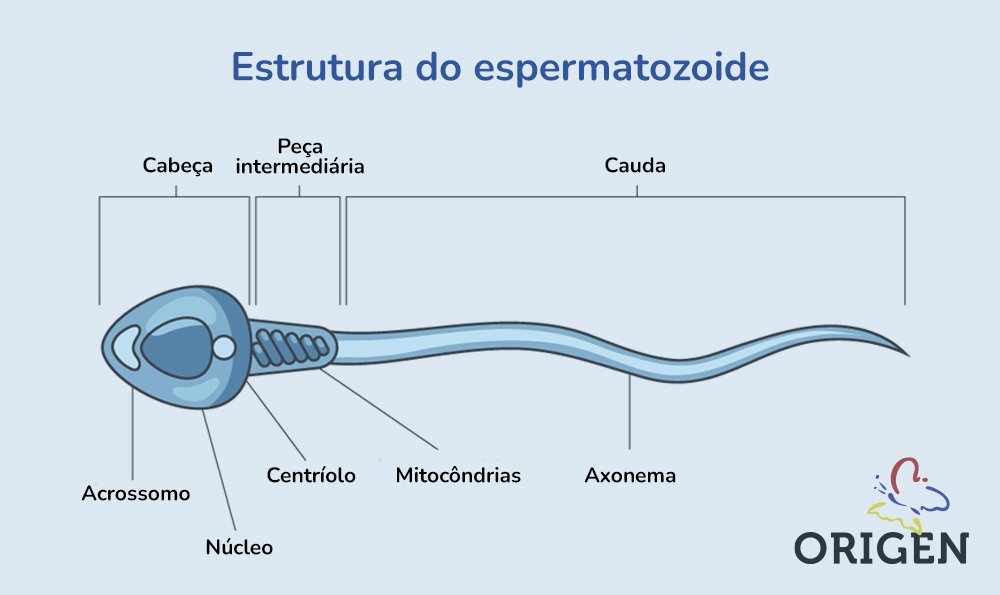
Trata-se do formato do gameta masculino. Em sua forma normal, os espermatozoides têm: cabeça oval e com contorno regular; peça intermediária bem desenvolvida e proporcional ao tamanho da cabeça; cauda longa, fina e uniforme.
Na cabeça do espermatozoide, concentra-se o DNA espermático, carregando as informações genéticas que poderão ser herdadas pelo embrião. A peça intermediária é importante para a capacidade de movimento do gameta, pois contém as mitocôndrias, que fornecem energia. A cauda também auxilia na movimentação, visto que nela estão os complexos proteicos que propulsionam o deslocamento da célula.
A morfologia dos espermatozoides, assim como a motilidade e a concentração, é analisada no espermograma, com base em parâmetros definidos pela Organização Mundial da Saúde (OMS). Em uma amostra dentro do normal, o percentual de gametas com boa morfologia deve estar acima de 30% pela OMS e 4% pelo critério de Kruger (avaliação mais meticulosa com mil aumentos no microscópio em vez de 400 aumentos). Valores abaixo disso caracterizam uma condição chamada teratozoospermia, em que há um predomínio de espermatozoides com formato anormal.
Alterações na morfologia espermática podem causar infertilidade?
Nem sempre. Homens com morfologia espermática alterada em níveis leves ainda podem conseguir engravidar sua parceira de forma natural, especialmente se os demais parâmetros do sêmen estiverem normais. No entanto, quanto mais severa é a alteração, menores são as chances de fecundação.
Vale ressaltar que a avaliação da morfologia tem ampla variação e que até 15% dos homens que realizam a vasectomia e que, portanto, são férteis apresentam alterações morfológicas importantes, ou seja, sempre que um espermograma apresenta teratozoospermia é importante repetir o exame, procurar uma causa e discutir com um profissional a seriedade do problema. Em casais heterossexuais, é essencial a avaliação cuidadosa da parceira.
Para que a fertilização natural ocorra, os espermatozoides precisam realizar um trajeto cheio de obstáculos: atravessam o canal vaginal, passam pelo útero, entram nas tubas uterinas e apenas um deles consegue fecundar o óvulo.
Ao longo desse percurso, muitos espermatozoides ficam pelo caminho — tanto é que milhões entram no corpo da mulher, mas apenas algumas centenas deles chegam ao local da fertilização. Essa seleção natural privilegia os gametas que têm boa morfologia e motilidade progressiva.
As alterações na morfologia do espermatozoide podem interferir no processo de fecundação de diferentes formas:
- com cabeça anormal, há dificuldades na penetração do óvulo;
- problemas na peça intermediária reduzem a produção de energia, afetando a motilidade;
- os defeitos na cauda também comprometem a capacidade de propulsão e deslocamento.
Isso significa que, mesmo que um homem tenha boa contagem de espermatozoides, as chances de fecundação diminuem se a maioria deles tiver morfologia anormal — quantidade não é sinônimo de qualidade.
A morfologia alterada também pode prejudicar os tratamentos de reprodução assistida?
A morfologia do espermatozoide é importante tanto em concepções naturais quanto na reprodução assistida. Entretanto, há técnicas que ajudam a contornar as anormalidades espermáticas, permitindo a seleção dos gametas com potencial fecundativo.
Veja como as alterações seminais podem ser superadas na reprodução assistida!
Inseminação intrauterina
A inseminação artificial ou intrauterina pode auxiliar em casos mais simples, como diante de alterações leves na motilidade, número ou na morfologia dos espermatozoides.
Nessa técnica, o esperma é coletado e processado em laboratório — preparo seminal —, resultando em uma amostra com os espermatozoides mais saudáveis, em critérios de morfologia e motilidade. Em seguida, essa amostra é introduzida no útero durante o período fértil da mulher.
Fertilização in vitro (FIV)
A fertilização in vitro (FIV) é uma técnica mais complexa e indicada para os fatores mais graves de infertilidade, incluindo alterações seminais severas. Em resumo, consiste na coleta dos gametas femininos e masculinos e na fertilização fora do corpo materno (em laboratório). Depois de formados e monitorados em incubadora durante o desenvolvimento inicial, os embriões são transferidos para o útero.
Nesse contexto, a FIV com injeção intracitoplasmática de espermatozoide (ICSI) é uma aliada na superação da infertilidade masculina grave, pois mesmo que exista um número reduzido de gametas com boa morfologia, há chances de fecundação. Isso porque cada espermatozoide é individualmente analisado com um microscópio de alta ampliação, micromanipulado e injetado dentro de um óvulo.
Embora as técnicas de reprodução assistida sejam eficazes, é importante, sempre que possível, tratar a causa da alteração na morfologia dos espermatozoides (ou em outro parâmetro seminal) antes de partir para a reprodução assistida. Mudanças no estilo de vida, controle de doenças como varicocele, alterações hormonais e infecções, além da suspensão de substâncias tóxicas, podem melhorar a qualidade seminal.
Leia também o texto que aborda todos os aspectos avaliados pelo espermograma!