Biópsia testicular é um procedimento médico, realizado em alguns tratamentos de reprodução assistida, quando o casal é infértil por fatores masculinos.
Um casal pode ter dificuldades para engravidar devido a problemas femininos, masculinos ou de ambos. A infertilidade masculina é causada por uma série de fatores, desde estilo de vida até doenças graves no sistema reprodutor, como o câncer de testículo.
A fertilidade do homem, assim como a da mulher, depende de várias condições que garantam o funcionamento adequado do aparelho reprodutivo, por exemplo: equilíbrio hormonal, ausência de infecções/inflamações genitais e órgãos reprodutores sem distorções anatômicas e obstruções.
Vamos iniciar este post abordando as causas mais comuns de infertilidade no homem e, em seguida, vamos explicar o que é biópsia testicular e como funciona o tratamento de reprodução assistida com esse procedimento. Confira!
Quais são as principais causas de infertilidade masculina?
Para começar, podemos falar, principalmente, sobre varicocele e infecções genitais, que são condições que deixam muitos homens inférteis se não forem tratadas de forma efetiva.
Varicocele é o nome dado à dilatação anormal das veias dos testículos, trata-se da causa mais comum de infertilidade masculina. Isso ocorre devido a falhas no processo de retorno venoso local. O represamento sanguíneo faz as veias dilatarem (varizes testiculares), causando aumento da temperatura intratesticular, deposição de substâncias tóxicas e redução da oxigenação, o que torna o ambiente tóxico e desfavorável para a produção de testosterona e dos espermatozoides.
As infecções genitais também são condições com impactos negativos na produção, na qualidade ou no transporte dos espermatozoides pelo trato reprodutivo. Muitas delas são infecções sexualmente transmissíveis (ISTs), com mais frequência gonorreia e clamídia, que podem desenvolver quadros inflamatórios na uretra (uretrite), na próstata (prostatite), nos epidídimos (epididimite) e nos testículos (orquite).
Outras causas de infertilidade masculina incluem:
- desequilíbrio hormonal, decorrente de doenças endócrinas ou de fatores do estilo de vida, como exposição frequente a toxinas, uso de esteroides anabolizantes, excesso de exercícios físicos etc.;
- traumas na bolsa escrotal e torção testicular;
- alterações genéticas, por exemplo, a síndrome de Klinefelter, microdeleções e translocações;
- defeitos congênitos, como criptorquidia, ausência dos vasos deferentes ou do ducto ejaculatório;
- tratamentos oncológicos (quimioterapia, radioterapia pélvica e cirurgia para retirada de tumor testicular);
- cirurgias no trato urogenital;
- problemas de ereção ou ejaculação, decorrentes de deficiência hormonal ou de doenças, como diabetes.
Os impactos de todas essas condições na saúde reprodutiva do homem são avaliados com um exame de espermograma. A análise seminal pode detectar alterações na quantidade e na qualidade (motilidade e morfologia) dos espermatozoides.
A azoospermia é a condição mais grave que pode ser identificada no espermograma, significa que não existem espermatozoides no líquido seminal. As causas disso incluem obstruções resultantes de infecções, varicocele, deficiência de testosterona, causas genéticas, entre outras.
Como a reprodução assistida ajuda os homens inférteis?
Com o acompanhamento da medicina reprodutiva, os casais com dificuldade para engravidar encontram alternativas para atingir seus objetivos. Quando os exames diagnosticam condições graves de infertilidade masculina, a opção mais relevante da reprodução assistida é a fertilização in vitro (FIV) com injeção intracitoplasmática de espermatozoides (ICSI).
A FIV é uma técnica de alta complexidade, realizada a partir da coleta dos gametas (óvulos e espermatozoides) para que a fertilização seja feita em laboratório. Após um breve período de cultivo em incubadora, os embriões saudáveis são transferidos para o útero materno.
A ICSI é um método avançado de fertilização que envolve a micromanipulação dos gametas com o auxílio de um microscópio de alta potência. Assim, os espermatozoides são imobilizados, um de cada vez, analisados, aspirados e injetados dentro dos óvulos.
Os homens que apresentam azoospermia são indicados aos procedimentos de recuperação espermática, que incluem PESA e MESA, TESE e Micro-TESE. São técnicas de punção de epidídimo e biópsia testicular, que permitem a retirada dos espermatozoides dos órgãos reprodutores, onde eles são produzidos (nos testículos) ou ficam armazenados (nos epidídimos).
O que é biópsia testicular?
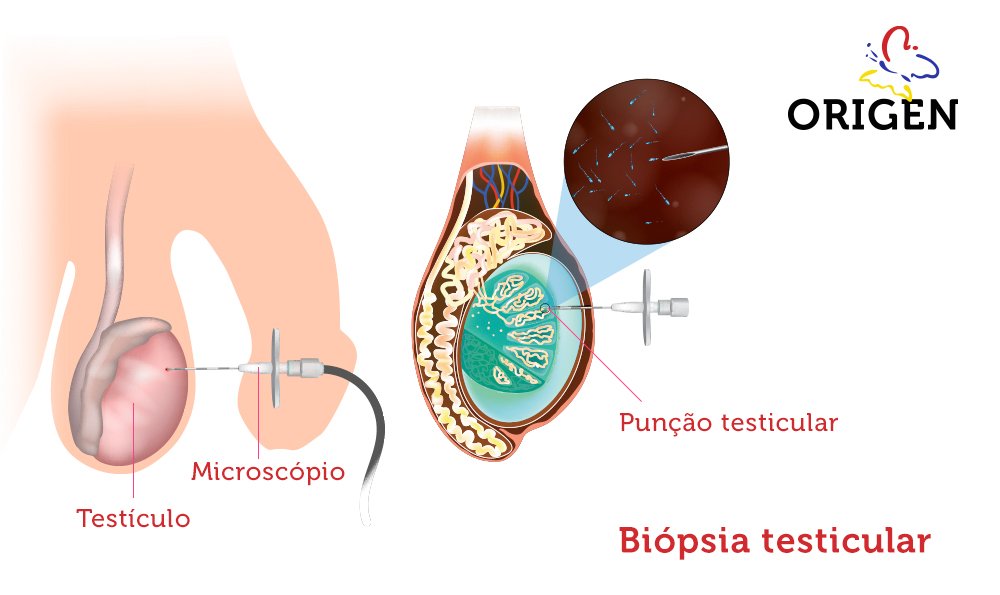
Biópsia testicular é o procedimento de recuperação dos gametas que ainda estão nos testículos, que pode ser feito com extração de espermatozoides testiculares (TESE) e microdissecção testicular (Micro-TESE). É indicada para homens com azoospermia não obstrutiva.
O processo de espermatogênese (produção dos espermatozoides) ocorre dentro dos túbulos seminíferos, que são tubos enovelados localizados dentro dos testículos. Com a biópsia testicular, é possível retirar fragmentos de tecido testicular ou, com o uso do microscópio, ter uma visualização direta do interior dos túbulos, a fim de detectar focos de espermatogênese ativa.
A biópsia testicular é um método eficaz para coletar um número suficiente de espermatozoides para a fertilização. A ICSI, diferentemente da FIV convencional, não requer milhões de gametas, visto que cada espermatozoide é manipulado individualmente e injetado diretamente no citoplasma de um óvulo, reduzindo o risco de falhas no processo de fecundação.
Os tratamentos de reprodução assistida têm ajudado muitos casais que se encontram em casos de azoospermia, uma vez que a biópsia testicular e as demais técnicas de recuperação espermática, em associação com a FIV e a ICSI, ajudam a superar as condições mais graves de infertilidade masculina.
Continue a compreender o assunto com a leitura do texto que aborda todos os procedimentos de recuperação espermática!