Entre os fatores importantes para a fertilidade masculina, está a presença de gametas saudáveis no sêmen. Após a produção dos espermatozoides, o fluído seminal é responsável por transportá-los até o óvulo.
Algumas pessoas ainda se confundem com os termos, então vale esclarecer que: o sêmen ou esperma é o líquido visível liberado durante o orgasmo do homem; já os espermatozoides são as células reprodutivas, que somente podem ser vistas com uma análise microscópica.
Tanto o sêmen quanto os espermatozoides são fundamentais para a reprodução natural. Na reprodução assistida, dependendo das técnicas utilizadas (inseminação intrauterina homóloga ou heteróloga), é possível trabalhar apenas com os espermatozoides.
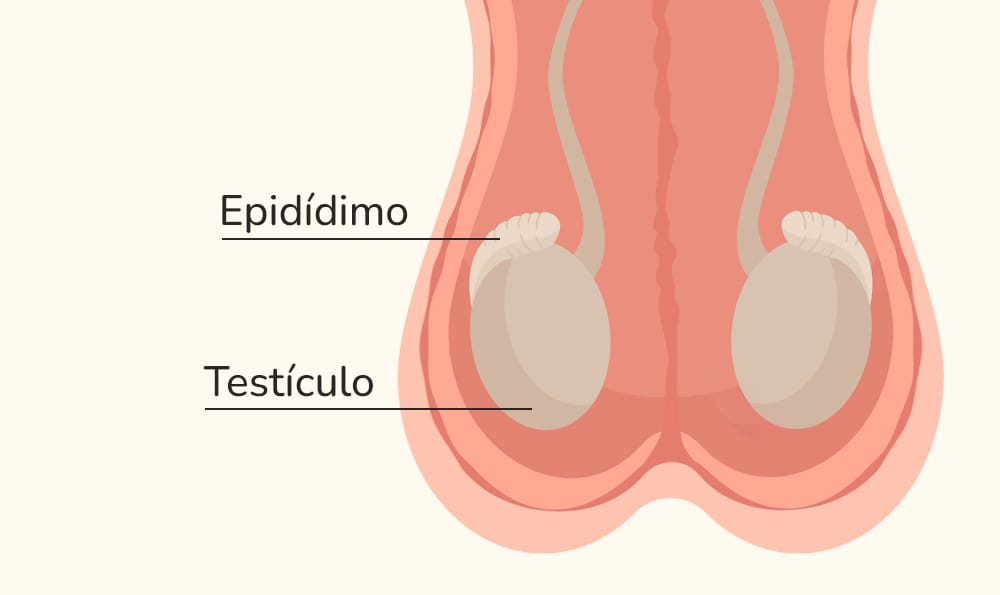
Na fertilização in vitro (FIV) com injeção intracitoplasmática de espermatozoide (ICSI), os gametas podem também, se necessário, ser diretamente coletados dos testículos ou epidídimos, órgãos onde são produzidos e armazenados antes de se juntarem aos outros fluídos que formam o sêmen. Depois, eles são micromanipulados e injetados dentro dos óvulos.
Vamos agora nos concentrar na formação do sêmen e na produção dos espermatozoides: confira as informações!
Como o sêmen é formado?
O sêmen é o líquido viscoso e esbranquiçado que o homem libera durante a ejaculação. Ele é composto pelos espermatozoides, que são produzidos nos testículos, e por fluídos secretados pelas glândulas acessórias do sistema reprodutor masculino (a próstata, as vesículas seminais e as glândulas bulbouretrais).
Portanto, a produção do sêmen envolve:
- espermatozoides, que, embora ocupem somente uma pequena parte da amostra de um ejaculado, podem se apresentar em concentração de até centenas de milhões;
- fluídos das vesículas seminais, que ocupam mais de 60% do volume do sêmen. Essas glândulas produzem secreções ricas em frutose, que serve como fonte de energia para os espermatozoides;
- fluídos da próstata, levemente alcalinos e que ajudam a proteger os espermatozoides do ambiente ácido encontrado no trato reprodutivo feminino;
- fluídos das glândulas bulbouretrais, os quais formam um líquido pré-ejaculatório que lubrifica a uretra e neutraliza possíveis resíduos ácidos.
A combinação desses elementos resulta em um líquido seminal biologicamente adequado para proteger, nutrir e transportar os espermatozoides em direção ao óvulo para que a fertilização aconteça.
Como ocorre a produção de espermatozoides?
A produção dos espermatozoides acontece por meio de um processo chamado espermatogênese, que ocorre nos túbulos seminíferos, dentro dos testículos. Isso ocorre de forma contínua e altamente regulada, sob o estímulo das gonadotrofinas (hormônios FSH e LH) e da testosterona.
A espermatogênese é dividida em três fases principais:
- multiplicação — as células-tronco germinativas (espermatogônias) sofrem mitoses, originando células-filhas que continuarão seu processo de diferenciação;
- fase meiótica — ocorre a meiose, processo em que as células reduzem seu número de cromossomos pela metade, formando espermátides haploides (com 23 cromossomos);
- espermiogênese — as espermátides sofrem transformações morfológicas, elas adquirem cauda e acrossomo, tornando-se espermatozoides com estrutura funcional.
Esse processo leva em torno de 70 dias para ser concluído. Depois da produção dos espermatozoides, eles são transportados para ductos localizados atrás dos testículos, chamados de epidídimos, onde amadurecem, adquirem motilidade e ficam armazenados até o momento da ejaculação.
Qual é a relação entre espermatogênese e fertilidade masculina?
A qualidade da espermatogênese tem clara associação com a fertilidade masculina. Alterações em qualquer etapa desse processo podem comprometer a produção dos espermatozoides, bem como a funcionalidade dessas células, e dificultar a fecundação do óvulo.
Entre as alterações espermáticas, destacam-se:
- ausência de espermatozoides no sêmen (azoospermia);
- baixa concentração de espermatozoides no ejaculado (oligozoospermia);
- alto percentual de espermatozoides com baixa motilidade (astenozoospermia);
- alta porcentagem de espermatozoides com morfologia anormal (teratozoospermia).
Essas alterações podem estar associadas a falhas na produção dos espermatozoides ou no transporte das células pelo sistema de ductos do trato genital masculino. As falhas na espermatogênese podem ser causadas por problemas genéticos, desequilíbrios hormonais, infecções, varicocele, fatores ambientais (exposição frequente a altas temperaturas, radiação, poluentes e outros) ou até comportamentais (por exemplo, uso excessivo de álcool, tabaco e anabolizantes).
Como são feitos a investigação e o tratamento das alterações espermáticas?
Quando um casal enfrenta dificuldades para engravidar, é necessário investigar tanto a saúde reprodutiva da mulher quanto do homem. A investigação das condições masculinas geralmente começa com o espermograma, um exame laboratorial que analisa a qualidade do sêmen (volume, concentração, motilidade, morfologia, entre outros parâmetros).
Caso a análise seminal revele alterações em pelo menos dois exames realizados com intervalos mínimo de duas semanas, outros exames podem ser indicados para descobrir quais são as causas. Dosagens hormonais, ultrassonografia da bolsa escrotal e testes genéticos são exemplos de recursos possíveis para aprofundar a investigação da infertilidade masculina.
Conforme a causa confirmada, o tratamento é definido. Em alguns casos, é possível reverter alterações espermáticas com mudanças no estilo de vida, reposição hormonal ou correções cirúrgicas (por exemplo, para tratar alguns casos de varicocele).
Há técnicas de reprodução assistida que também apresentam grande utilidade clínica para a superação de fatores masculinos. Veja quais:
- capacitação espermática — envolve métodos empregados na etapa de preparo seminal para selecionar os espermatozoides que se apresentam de acordo com os parâmetros esperados de morfologia e motilidade;
- recuperação espermática — as técnicas TESE, Micro-TESE, PESA e MESA são alternativas geralmente eficazes para obter um número viável de espermatozoides em casos de azoospermia;
- FIV com ICSI — com essa técnica, mesmo que o homem apresente espermatozoides em pouca quantidade ou baixa qualidade, é possível escolher os melhores para fecundar os óvulos.
Com esses procedimentos da reprodução assistida, existem chances de gravidez para os casais inférteis, mesmo em condições complexas de infertilidade masculina decorrentes de falhas na produção dos espermatozoides. Consultar um médico especialista em andrologia ou medicina reprodutiva é o primeiro passo para avaliar a qualidade seminal.
Antes de deixar nossa página, leia o texto sobre FIV- fertilização in vitro!