Os hormônios femininos definem o correto funcionamento do ciclo menstrual e, por consequência, são fundamentais para a ovulação, que é o primeiro passo para a concepção. O equilíbrio hormonal é necessário em todas as fases do ciclo.
Existem algumas condições biológicas essenciais para que a mulher possa engravidar:
- as tubas uterinas devem estar com sua função preservada (permeáveis, sem obstruções e distorções);
- a ovulação deve estar ajustada;
- a produção hormonal deve estar sincronizada;
- o parceiro deve ter o sêmen com a qualidade adequada.
Não menos importante, para que a implantação aconteça corretamente, o endométrio precisa estar preparado para acolher o embrião, o que também envolve a ação de hormônios reprodutivos. Já com relação ao desenvolvimento do embrião, é necessário que a interação entre ele e o endométrio seja harmônica, aspecto que chamamos de sincronização fisiológica.
As oscilações hormonais prejudicam a ovulação, podendo impedi-la. Isso dificulta e pode até inviabilizar a gravidez. Além disso, a secreção insuficiente ou exacerbada de hormônios afeta as características do endométrio (revestimento interno do útero), diminuindo sua receptividade ao embrião.
Com o avanço da idade da mulher, ocorre a diminuição da reserva ovariana (termo referente ao conjunto de óvulos armazenados), de modo que alterações hormonais também podem surgir. Após o início da menstruação (mais precisamente entre o segundo e o quinto dia do ciclo menstrual), exames dos hormônios FSH, LH e estradiol podem revelar a presença de possíveis alterações na produção desses hormônios, assim como na reserva ovariana.
A avaliação hormonal, portanto, revela distúrbios hormonais, auxilia no tratamento da infertilidade e pode influenciar na decisão pelo melhor tratamento a ser realizado para determinada paciente.
Este texto aborda os distúrbios hormonais e sua relação com a infertilidade, além de mostrar quais são as dosagens hormonais mais realizadas no contexto da medicina reprodutiva.
Alterações hormonais e infertilidade
Os hormônios agem como mensageiros bioquímicos, controlando o funcionamento de todos os sistemas do organismo. São substâncias liberadas pelas glândulas endócrinas — por exemplo, hipófise, tireoide, suprarrenais e gônadas (ovários e testículos) —, capazes de inibir ou estimular diversas funções, inclusive as relacionadas ao aparelho reprodutivo.
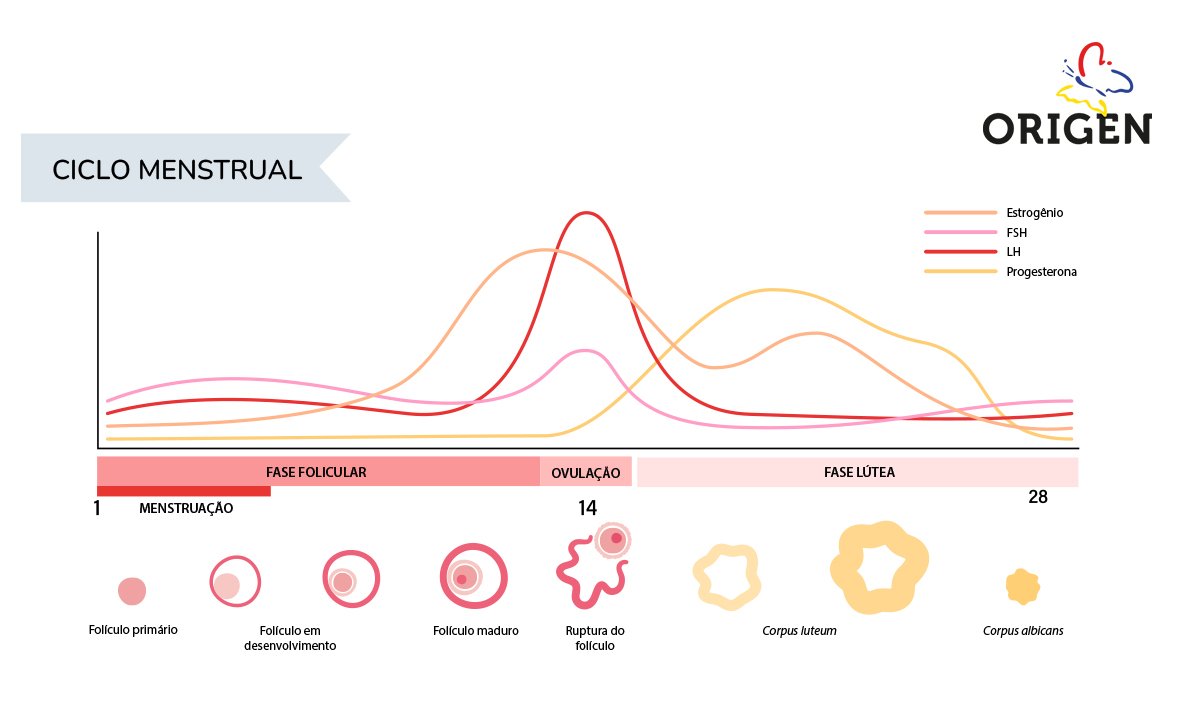
Na mulher, são 4 principais hormônios que atuam de modo alternado para manter a regularidade dos ciclos menstruais: estrogênio e progesterona, produzidos nos ovários; hormônios folículo-estimulante (FSH) e luteinizante (LH), liberados pelo eixo hipotálamo-hipófise. Quando há desequilíbrios nos níveis dessas substâncias, podem ocorrer falhas de ovulação, menstruação irregular e infertilidade.
No homem, os hormônios FSH e LH também são importantes, pois eles são gonadotrofinas, isto é, estimulam o funcionamento das gônadas ou glândulas sexuais. A testosterona, produzida nos testículos, é outro hormônio fundamental para o funcionamento do sistema reprodutor masculino, atuando tanto na produção das células reprodutivas (espermatozoides) quanto na função sexual (por exemplo, estímulo à libido e capacidade de manter a ereção).
Os distúrbios hormonais estão, geralmente, associados a doenças endócrinas, mas desequilíbrios também podem decorrer de fatores do estilo de vida.
Conheça os principais distúrbios hormonais que levam à infertilidade:
SOP
A síndrome dos ovários policísticos (SOP) é a causa mais frequente de anovulação crônica, portanto, um fator comum de infertilidade feminina — se a ovulação não ocorre regularmente, as chances de gravidez natural diminuem.
A SOP é caracterizada por alterações clínicas, endócrinas e metabólicas. Provoca irregularidades menstruais, como ausência de menstruação, sinais e sintomas de hiperandrogenismo (ganho de peso, queda de cabelo, acne e crescimento anormal de pelos) e aumenta o risco de diabetes, colesterol alto e doenças cardiovasculares.
Nessa endocrinopatia, os níveis de LH ou de insulina (hormônio liberado pelo pâncreas) são muito altos, levando a uma produção exacerbada de hormônios andrógenos, como a testosterona. Assim, o desequilíbrio hormonal interfere no desenvolvimento dos folículos ovarianos, que armazenam os óvulos, e inibe a ovulação.
Disfunções da tireoide
As alterações tireoidianas, como hipotireoidismo e hipertireoidismo, podem causar irregularidades menstruais, falhas de ovulação e dificuldade de concepção. Além disso, tais disfunções estão associadas há um risco aumentado para complicações gestacionais, como aborto espontâneo.
Embora com menor frequência, o hipotireoidismo também pode afetar os homens, prejudicando a secreção de testosterona, a espermatogênese (processo de produção dos espermatozoides) e a potência sexual.
Hiperprolactinemia
Essa condição se refere à produção aumentada de prolactina e pode ocorrer tanto em mulheres quanto em homens, causando disfunções reprodutivas.
Os níveis de prolactina se elevam fisiologicamente durante a gravidez, pois sua função é estimular a produção de leite materno. No entanto, outros fatores podem desencadear a hiperprolactinemia feminina e masculina, como estresse, excesso de exercícios físicos, uso de determinados medicamentos e presença de tumores na hipófise.
A hiperprolactinemia causa infertilidade porque interfere no funcionamento do eixo hipotálamo-hipófise. O aumento de prolactina diminui a secreção dos hormônios FSH e LH, que, como vimos, têm importante papel no estímulo às funções ovarianas e testiculares.
Insuficiência hipotálamo-hipofisária
A insuficiência do eixo hipotálamo-hipófise — hipogonadismo hipogonadotrófico ou secundário — pode estar associada a condições congênitas ou adquiridas. Em ambas, há uma deficiência na produção do hormônio liberador de gonadotrofina (GnRH), que estimula a hipófise a secretar FSH e LH.
O estilo de vida é um fator determinante nesses casos, pois entre os fatores que levam à insuficiência hipotalâmica adquirida, estão: estresse crônico; desnutrição; desordens alimentares, como bulimia e anorexia nervosa; prática extenuante de exercícios físicos; uso de determinados fármacos, como anfetaminas e outros.
Na insuficiência hipofisária, o hipotálamo tem liberação normal de GnRH, mas a hipófise funciona em desequilíbrio, aumentando ou inibindo a produção de FSH e LH. Podem estar relacionados: tumores hipofisários primitivos ou metastáticos; necrose aguda da hipófise (síndrome de Sheehan); dentre outras doenças.
Hipogonadismo hipergonadotrófico
Ao contrário da condição anterior, o hipogonadismo hipergonadotrófico ou primário é caracterizado por falhas no funcionamento dos ovários e testículos, mesmo que o eixo hipotálamo-hipófise efetue normalmente a liberação de GnRH, FSH e LH.
Na mulher, uma das condições mais preocupantes é a falência ovariana prematura (FOP), que leva ao término dos ciclos ovulatórios e menstruais antes dos 40 anos, acarretando um quadro complexo de infertilidade feminina.
Anormalidades genéticas, cirurgias ovarianas, tratamentos com quimioterapia e radioterapia e alguns tipos de infecções, doenças autoimunes e fatores ambientais estão entre as causas de falência ovariana prematura.
No homem, o hipogonadismo primário impede os testículos de responderem ao estímulo dos hormônios FSH e LH, prejudicando a produção de testosterona e, por consequência, a espermatogênese e a função sexual.
As causas possíveis de hipogonadismo hipergonadotrófico masculino incluem: síndrome de Klinefelter (alteração cromossômica); criptorquidia (não descida do testículo para a bolsa escrotal); trauma testicular; anorquia bilateral congênita (não formação do testículo); tratamentos oncológicos; orquite (inflamação testicular), decorrente de parotidite (caxumba) e outras infecções.
Avaliação hormonal do casal
O casal que passa pela investigação da infertilidade precisa realizar uma série de exames, dentre eles as dosagens hormonais. Como vimos até aqui, o desequilíbrio dos hormônios pode ter relação com diversas doenças que precisam de acompanhamento para a restauração da fertilidade e da saúde geral.
Na reprodução assistida, as dosagens hormonais também são importantes para realizar a estimulação ovariana com a definição adequada de protocolo. Essa é a etapa inicial das três técnicas de reprodução assistida: relação sexual programada, inseminação artificial e fertilização in vitro (FIV).
Veja quais são os principais hormônios avaliados na mulher e no homem:
Dosagens hormonais para avaliação feminina
Alguns hormônios devem ser dosados no sangue para identificar uma possível causa de infertilidade e outros são dosados para avaliar as condições da reserva ovariana, antes de iniciar um tratamento de reprodução assistida.
É fundamental a dosagem de prolactina e dos hormônios da tireoide, TSH e T4. Quando alterados, eles podem interferir na chance de gravidez e ser a causa da infertilidade. Com o diagnóstico adequado, é possível fazer um tratamento correto e melhorar as funções reprodutivas.
A dosagem do FSH, LH junto com a dosagem do estradiol, realizada no 2o ou 3o dia do ciclo menstrual, permite a avaliação da reserva folicular. O mesmo resultado pode ser obtido com a dosagem do hormônio antimülleriano. Esse último tem a vantagem de poder ser dosado em qualquer momento e tem uma acurácia melhor.
Esses hormônios são dosados para avaliar a reserva ovariana e, com isso, é possível predizer como os ovários vão responder à estimulação ovariana com hormônios, seja para indução da ovulação para coito programado, seja para inseminação intrauterina, seja para FIV.
Quando a reserva folicular é boa, é maior a quantidade de folículos que responde ao estímulo ovariano, então mais óvulos podem ser obtidos. Quando a reserva é reduzida, maior dose de medicações hormonais é necessária para a estimulação ovariana.
A dosagem de progesterona deve ser feita entre o 21o e 22o dias do ciclo e serve para identificar se houve ou não ovulação nesse ciclo menstrual.
Exames dos níveis de androgênios também podem ser importantes em casos de SOP e baixa reserva ovariana.
Exames masculinos
Os homens não costumam fazer dosagens hormonais de rotina. Eles devem ser realizados em casos de: alterações na produção de espermatozoides, identificados com a realização de pelo menos 2 espermogramas em momentos distintos; pacientes com sinais clínicos de deficiência hormonal.
O principal hormônio masculino é a testosterona, que é responsável não somente pelas funções reprodutivas, como também por conservar a massa muscular e outros aspectos da masculinidade, como libido, crescimento de pelos e formação de ossos saudáveis.
Portanto, a realização de exames masculinos, quando indicada, inclui principalmente as dosagens hormonais de testosterona, LH e FSH, que podem detectar a causa das alterações no espermograma. Outros hormônios a serem dosados, se necessário, são TSH, T4 livre, prolactina e os andrógenos sintetizados pelas glândulas suprarrenais, DHEA e SDHEA.